Основные симптомы и лечение обострения хронического панкреатита
Функции поджелудочной железы
Поджелудочная железа является органом, выполняющим эндокринную и экзокринную функции. Экзокринная функция поджелудочной железы заключается в выделении панкреатического сока, содержащего ферменты: липазу и амилазу. Они участвуют в переваривании жиров и сахара. Сок поджелудочной железы выделяется в двенадцатиперстную кишку, т. е. в первый сегмент тонкого кишечника.
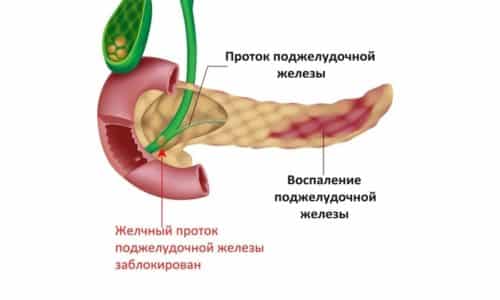
Хронический панкреатит – это хронический, часто длительный воспалительный процесс, происходящий в паренхиме поджелудочной железы.
Эндокринная функция заключается в выделении этим органом гормонов, таких как глюкагон и инсулин. Глюкагон вызывает повышение уровня сахара в крови, а инсулин вызывает его снижение.
Если в течении длительного времени в поджелудочной железе идет воспалительный процесс, то это может привести к фиброзу ее паренхимы.
Хронический панкреатит – это хронический, часто длительный воспалительный процесс, происходящий в паренхиме поджелудочной железы. Хронический панкреатит ведет к необратимым изменениям структуры и функции этого органа. Воспаление чаще всего является следствием повторяющихся острых воспалений поджелудочной железы.
Причины заболевания
Наиболее частой причиной обострения хронического панкреатита (около 80% случаев) является злоупотребление алкоголем. Помимо алкоголя важным фактором, способствующим возникновению и развитию хронического заболевания, является также курение.
Признаки обострения хронического панкреатита появляются при потреблении высококалорийных блюд с большим содержанием углеводов и жиров.
В 20% случаев заболевания хронического панкреатита имеет место идиопатический панкреатит. Когда болезнь идиопатическая, это означает, что причина заболевания неизвестна, либо она не имеет объяснения. Большинство случаев идиопатического хронического воспаления поджелудочной железы развиваются между 10 и 20 годами жизни и у людей старше 50 лет.
Не известно точно, почему идиопатический панкреатит не касается людей других возрастных групп (кроме перечисленных). Примерно у половины пациентов с идиопатическим панкреатитом отмечается мутация в генах, что может влиять на ослабление работы поджелудочной железы.

Наиболее частой причиной обострения хронического панкреатита, является злоупотребление алкоголем и курением.
Факторами, способствующими возникновению такого заболевания, как хронический панкреатит, являются аутоиммунные заболевания, при которых собственная иммунная система пациента атакует поджелудочную железу. Это такие болезни, как синдром Шегрена, болезнь Крона, неспецифический язвенный колит, первичный билиарный цирроз.
Клиническая картина
У большинства пациентов симптомы обострения хронического панкреатита проявляются в виде стойкой, сильной боли, локализованной непосредственно под ребрами, которая может распространяться и ощущаться также в области спины. Она слабо реагирует на типичные общие обезболивающие средства. Появляется после употребления алкоголя и после еды. Боль может быть сначала мягкой, а потом стать острой.
Обострение панкреатита могут сопровождать следующие симптомы:
- вздутие живота;
- чувство переполнения;
- ускорение пульса;
- снижение артериального давления;
- нарушение сознания;
- понос с жиром.
Уменьшается количество принимаемой пищи из-за болевых ощущений после ее приема, и нарушения пищеварения вызывают снижение массы тела.
Симптом, связанный с эндокринной дисфункцией поджелудочной железы – сахарный диабет. Он является следствием разрушения паренхимы поджелудочной железы, в которой специальные клетки производят инсулин. Первоначально это может выражаться потребностью организма в приеме большего чем обычно количества жидкости. Однако хронический панкреатит не является частой причиной сахарного диабета.
Другим симптомом хронического панкреатита может стать желтуха. Она появляется, когда увеличенная в результате отека поджелудочная железа угнетает проводимость общего желчного протока. Во время болезни снижается выработка ферментов поджелудочной железы, необходимых, в частности, для переваривания жира, содержащегося в пище. Непереваренные жиры из пищи могут распространяться в кишечнике и вызывать диарею с жиром, которая характеризуется ярким цветом.
В случае, если обострение хронического панкреатита вызвано алкоголем, боли поджелудочной железы нарастают постепенно, в течение нескольких дней. Больные, как правило, принимают сидячее положение, наклоняясь вперед, что приносит им незначительное облегчение. Кашель, передвижение или глубокое дыхание вызывают обострение чувства дискомфорта.
Диагностика и лечебные мероприятия
Для диагностики хронического панкреатита применяются такие виды визуализации, как УЗИ и компьютерная томография брюшной полости. Очень важным является сбор анамнеза от пациента относительно режима жизни и применяемых им лекарственных препаратов. Лабораторные анализы крови могут определить степень тяжести заболевания и повреждения поджелудочной железы.

Для диагностики хронического панкреатита применяются такие виды визуализации, как УЗИ брюшной полости.
До сих пор нет конкретного, однозначного метода лечения обострения панкреатита. Если повреждения поджелудочной железы имеют серьезный характер, выполняется хирургическая или эндоскопическая операция с частичным или полным удалением этого органа. Лечение обострения хронического панкреатита, вызванного употреблением спиртных напитков, как правило, проводят внедрением воздержания от приема алкоголя. На практике это трудно реализовать, так как многие больные зависят от алкоголя. Кроме того, применяется симптоматическая терапия, на первый план которой выходит борьба с болью. Рекомендуется применение и вспомогательной терапии с помощью препаратов, содержащих ферменты поджелудочной железы, в случае необходимости, подача инсулина.
По данным медицины примерно у 4% больных с хроническим панкреатитом, продолжающимся до 20 лет, развивается рак поджелудочной железы. В этом случае неблагоприятное течение заболевания вызывает высокую смертность. Стоит позаботиться о профилактике рака поджелудочной железы путем изменения образа жизни. Поэтому необходимо отказаться от курения сигарет, а пациентам с ожирением – уменьшить массу тела, помимо прочего, это может предотвратить развитие диабета 2 типа.
Питание
При заболеваниях поджелудочной железы важную роль в процессе лечения играет правильно подобранная диета.
Идеальная диета для людей с хроническим панкреатитом – индивидуально подобранная диета. С учетом развития заболевания необходимо ограничить только те продукты, которые усугубляют симптомы болезни. Однако приведем несколько общих рекомендаций, которые подходят для каждого больного:
- абсолютное исключение алкоголя;
- ограничение жиров – однако, размер этого ограничения зависит от состояния больного;
- ограничение клетчатки – и здесь также многое зависит от индивидуальной переносимости больного;
- нужно питаться чаще, но в меньших количествах (прием пищи большого объема, может привести к усилению боли).

При хроническом панкреатите нужно полностью исключить алкоголь.
В старых рекомендациях о питании при хроническом панкреатите количество жиров в еде было очень ограниченным (около 15-18%, то есть не более 50 г в день). Однако в то же время такое ограничение вовсе не улучшает состояния больного и требуется только людям с тяжелыми обострениями.
Источником жиров должны быть продукты, легко усваивающиеся, и к таким относятся:
- сливочное масло;
- жирная рыба: лосось, форель вареная или запеченная в фольге;
- растительные масла (1 ч.л. в день, не более);
- грецкие орехи, льняное семя (если хорошо переносится больным)
Белок является питательным веществом, которое уменьшает воспалительный процесс. Но потребление его в слишком большом количестве нежелательно для больного, так как для нормального переваривания белка нужны ферменты поджелудочной железы.
Из продуктов, богатых белками, выбирайте нежирные виды:
- молоко и молочные напитки (кефир, йогурт) 1,5-2% жира;
- обезжиренный творог;
- постные мясо и рыба;
- белок яйца.
Больному при хроническом панкреатите следует потреблять большее количество углеводов, но это должны быть сложные углеводы (овсяные хлопья), а не простые (сахар, сладости). Ситуация немного осложняется, когда к симптомам присоединяется непереносимость глюкозы или же сахарный диабет. Тогда диета подбирается индивидуально для больного. Однако всегда (даже при диабете) можно употреблять:
- черствый хлеб и булочки;
- сухари;
- мелкие крупы: ячменная, манная, крахмал;
- лапша без яиц;
- белый рис;
- вареный картофель (пюре с молоком).

Однако всегда (даже при диабете) можно употреблять белый рис.
При хроническом панкреатите часть людей ошибочно ограничивают потребление овощей и фруктов. Тогда организм больного лишается необходимых витаминов и минералов. Овощи и фрукты, которые можно употреблять при хроническом панкреатите:
- морковь, свекла, шпинат, тыква, сельдерей консервированный, петрушка – в вареном или протертом виде;
- помидоры без шкурки и косточек;
- укроп;
- спаржа, консервированные огурцы без шкурки;
- цитрусовые (лимоны, апельсины, грейпфруты, мандарины);
- ягода (малина, клубника) – только в виде пюре;
- яблоки, персики, абрикосы без косточек;
- виноград – без шкурки и косточек.
[morkovin_vg video=”OdLcK_yVy6Q;by7UNc4PKr8″]
Не забывайте о травах. Больная поджелудочная железа всегда приводит к потере аппетита. В такой ситуации стоит поднять вкусовые качества пищи приправами. Используйте:
- душистый перец и лавровый лист, они придадут вкус любому супу;
- имбирь, мускатный орех, сладкую паприку, майоран, тимьян, эстрагон, базилик и чабер отлично подойдут для мяса, рыбы;
- укроп и зеленую петрушку – это прекрасный и ароматный источник витамина С;
- ваниль, лимонный сок, корицу, гвоздику, цедру лимона и апельсина украсят ваши десерты.
Важно понимать, что хронический панкреатит должен лечиться только комплексно. Диета, снижение физической активности, прием медикаментов и отваров целебных растений – все эти методы помогут максимально быстро купировать симптомы и улучшить состояние больного.